Холера
Важно! Информация в этой статье предоставлена в ознакомительных целях и не заменяет консультацию врача. Не занимайтесь самолечением и не используйте её для самостоятельной постановки диагноза. При симптомах заболевания обратитесь к квалифицированному специалисту. |
| Холера | |
|---|---|
 Vibrio cholerae: Холерный вибрион под электронным микроскопом Vibrio cholerae: Холерный вибрион под электронным микроскопом | |
| МКБ-10 | A00 |
| МКБ-9 | 001 |
| DiseasesDB | 2546 |
| MedlinePlus | 000303 |
| eMedicine | med/351 |
Холе́ра (от др.-греч. χολή «жёлчь» и ῥέω «теку»), также азиа́тская холе́ра[1][2] — острая кишечная инфекция, возникающая при поражении бактериями вида холерный вибрион (Vibrio cholerae), вызывающие поражение желудочно-кишечного тракта. Течение болезни характеризуется поражением тонкого кишечника частой, водянистой диареей и обильной многократной рвотой, что приводит к быстрой потере жидкости и обезвоживанию организма, и вследствие этого к нарушению водно-солевого обмена. Заболевание приводит к гиповолемическому шоку и смерти[3].
Различают классическую холеру, вызываемую биоваром вибриона холеры и холеру Эль-Тор, вызываемую биоваром Эль-Тор, соответственно. Диагноз подтверждается результатом анализов каловых и рвотных масс, и серологическими методами. Лечение включает изоляцию холерного больного, восстановление водно-солевого баланса путём введения внутривенно водно-солевого раствора и терапию тетрациклиновыми антибиотиками[4].
Распространяется, как правило, в форме эпидемий. Эндемические очаги существуют в Африке, Южной Америке, Индии и Юго-Восточной Азии. Относится к особо опасным инфекциям.
История

Холера принадлежит к древнейшим болезням, которая в силу своей заразности распространялась по странам мира и континентам. Количестве унесённых холерой жизней исчисляется миллионами. Исторической территорией распространения инфекции являются бассейны рек Ганга и Брахмапутры в Индии, чему способствовали жаркий климат и обилие осадков. В силу наличия низменной местности, множества пойм рек и каналов, в сочетании с высокой плотностью населения и использованием воды из загрязнённых водоёмов для питья и бытовых целей, в этом регионе холера укоренилась и распространилась по всему Индийскому субконтиненту[5][3].
Предположительно, вспышку холеры в Европе описывали в своих трудах писатели-медики древности Гиппократ и Гален, хотя и не в той эпидемической форме, которую холера приняла в Индии[6]. Первое научное описание эпидемии холеры, по имеющимся сведениям, было сделано в 1563 году португальским врачом Гарсия Де Орта во время поездки в Индию.
Первым периодом, который выделяют в истории изучении холеры, является промежуток времени от древнейших времён до 1817 года. В это время болезнь уже была известна, но распространялась лишь в Индии и Юго-Восточной Азии, не выходя за их пределы. После 1817 года начинается волна непрерывных пандемий, затронувшая большинство стран на разных континентах. Существует предположение, что причиной распространения холеры стала мутация бактерии, произошедшая в Бенгалии в «год без лета» и вызванная аномальными погодными условиями 1816 года[7]. Причиной аномального «года без лета» в Европе и Америке явилось извержение индонезийского вулкана Тамбора весной 1815 года; в апреле и мае этого года было много дождей и града, а в июне и июле нагрянули заморозки, вследствие чего погиб урожай, и в Европе и Америке разразился небывалый голод. Возможно это условие, вкупе с мутацией холерного вибриона, способствовало распространению холеры в 1817 году[8]. Также, с большой вероятностью можно предположить, что на распространении болезни оказал влияние растущий торговый оборот между странами, вследствие чего чаще страдали от холеры портовые города[9]. За время Первой пандемии холера (1817—1824) в Бангкоке погибло не менее 30 тысяч жителей.

Очагом развития первой пандемии холеры стала историческая родина заболевания — Индия; дальнейшее распространение болезнь получила на юге Азии. В последующие годы холерный вибрион был перенесён на Африканский континент и в 1823 году через страны Средней Азии достиг России. Очагами эпидемии в России стали города Астрахань и Баку.
Благодаря аномально холодной зиме, пришедшейся на 1823—1824 годы, болезни не удалось проникнуть в Европейские страны. Но уже во время второй пандемии, в 1830 — 1831 годах, через Ближний Восток, Египет и порты Средиземного моря пандемия достигает Европы. Начало Второй пандемии приходится на 1829 год, вспышка роста заболеваний была зарегистрирована в населённых пунктах в долине Ганга. Распространению холеры способствовали такие факторы, как совершенствование путей сообщения, передвижение армий и колониальная торговля. Впервые вспышки болезни были зафиксированы в Европе, США, и Японии. В России рост числа заболевших пришёлся на вторую половину 1830 и первую половину 1831 года. Вторая пандемия продолжалась целых 20 лет.
С начала пандемий учёные и врачи делали попытки систематизировать знания о холере. Например, когда болезнь распространилась в частях британской армии, расквартированной в Индии, появились первые исследования о причинах возникновения и распространения этой болезни, а также способов её лечения. Однако до середины XX века холера оставалась одной из наиболее опасных эпидемических болезней. В период Третьей пандемии врачи и учёные активно занялись изучением этиологии и основных эпидемиологических особенностей заболевания. Английский врач Дж. Сноу изучал причины случившихся в сентябре 1854 года в Лондоне случаев заражения холерой, и предположил, что источником заражения является использование загрязненной воды из Темзы и водоразборных колонок.
В 1854 — 1855 годах итальянский анатом Филиппо Пачини описал изменения слизистой оболочки тонкой кишки людей, погибших во Флоренции от холере, и пришёл к выводу, что смерть наступает из-завследствие сильного обезвоживания организма. Также им были обнаружены в слизистой оболочке и в каловых массах заражённых изогнутые палочковидные тельца, которые он изобразил на рисунках и предположил, что именно они являются возбудителями холеры — Filippo Pacini bacillum[9][10].Но так как в Италии было распространено мнение, что болезнь передаётся по воздуху, на открытие учёного не обратили внимание. Возбудитель холеры, имевший вид изогнутых палочек, повторно был выделен Робертом Кохом в 1883 году, в период вспышки холеры в Египте, вследствии чего вибрионы назвали «Запятой Коха».
Жертва холеры в Сандерленде в 1832 году. Цветная литография
Палаточный лагерь возле Вестерпорта, во время вспышки холеры в Копенгагене в 1853 году
С 1817 по 1926 годы холера распространилась по всем континентам и унесла миллионы человеческих жизней, поэтому холера изображалась в образе смерти, выкашивающей больных людей. Но одной из самых смертоносных оказалась Третья пандемия, унёсшая жизни около 12 миллионов людей. Пандемия пришлась на 1850-е годы и совпала по времени с Крымской войной, только в России число жертв превысило миллион человек[11][12].
Всего учёными выделяется семь пандемий холеры — шесть пандемий были вызваны вирусом классической холеры и последняя, седьмая, штаммом вибриона Эль-Тор[3]:
| Название | Ист. период | Продолжительность | Распространение | Появление в России |
| Первая пандемия | 1816— 1824 годы | 8 лет | Из Индии на Цейлон, Филиппины, в Китай, Японию и Африку, затем в Ирак, Сирию и Иран | Из Средней Азии в города Каспийского бассейна — Астрахань и Баку |
| Вторая пандемия | 1829—1851 годы | 22 года | Из Индии распространилась на всю Азию, в том числе Китай, откуда караванными путями в Афганистан | Караванными путями из Китая и Афганистан в города Бухару и Оренбург, через Иран в Закавказье |
| Третья пандемия | 1852—1860 годы | 8 лет | Начало эпидемии в Индии, Китае, Филиппинах, Афганистане. Через страны Средней Азии распространилась на Иран и Закавказье. Впервые проникла в Европу, США, Японию | Через страны Западной Европы |
| Четвертая пандемия | 1863—1875 годы | 12 лет | Из Индии в восточном направлении на Китай и Японию; в западном направлении на Европу, Африку и Америку | Через Турцию и через Пруссию |
| Пятая пандемия | 1881—1896 годы | 15 лет | Началась эпидемия в странах Азии, проникла в южные порты Европы и Америки | Из стран Средней Азии |
| Шестая пандемия | 1899—1923 годы | 24 года | Широкое распространение эпидемия получила в странах участниках войн: балканских и Первой мировой | Посредством военных походов армии |
| Седьмая пандемия | С 1961 год по настоящее время (по оценке ВОЗ)[10] | Холера Эль-Тор появилась на острове Сулавеси, затем в Макао и Гонконге, откуда была завезена в Саравак и на Филиппины. Следующими эпидемическими очагами стали остров Тайвань, страны Юго-Восточной Азии, Южная Корея. 1964 год — эпидемия появляется в Южном Вьетнаме, в 1965 год в Афганистане, Иране и Африке | Через Афганистан и Иран в Каракалпакскую АССР и Хорезмскую область Узбекской ССР. К 1970-м годам распространилась в Керчи и Одессе |
Несмотря на условное разделение периодов, в которые наблюдались эпидемии, после 1926 года в некоторых странах Азии не было года, свободного от эпидемического подъёма заболеваемости.
С развитием стран и повышением качества жизни, в том числе улучшением жилищно-бытовых условий, наблюдается тенденция снижения смертности от холеры и исключения массовых эпидемий. По данным, полученным советским микробиологом и эпидемиологом Оганесом Барояном, с 1919 по 1949 год от холеры умирало ежегодно 350—400 тысяч человек, а в последующий период, с 1950 по 1954 год — 77 тысяч. За следующие пять лет этот показатель вновь снизился и составлял примерно 40 тысяч человек.
Сейчас вспышки классической холеры регистрируются лишь в Индии, древнейшем эндемичным очагом. Но в 1905 году на карантинной станции Эль-Тор был выделен новый вид возбудителя, получивший название по наименованию станции. Седьмая пандемия, в отличие от предыдущих, вызвана вибрионом Эль-Тор, эта пандемия стала самой длительной из известных в истории человечества[13][14].
В 1906 году на Синайском полуострове, в Египте, немецкий учёный Феликс Готшлих выделил вибрион этого штамма на карантинной станции Эль-Тор, располагавшейся по пути следования паломников из Мекки. Готшлих выделил из кишечника паломников вибрион, агглютинировавший с противохолерной сывороткой, но отличающийся гемолитическими свойствами. Долгое время вибрион не считался возбудителем холеры, и лишь в 1962 году, в связи с Седьмой пандемией холеры, вызванной этим вибрионом, Эль-Тор был признан возбудителем холеры.
В некоторых источниках датой окончания Седьмой пандемии холеры назван 1975 год, однако тенденция спада заболевания пока не прослеживается[3]. В 1977 году вспышка холеры на Ближнем Востоке за месяц распространилась на соседние страны, включая Сирию, Иордан, Ливан и Иран. На начало 1990-х годов приходится интенсивный подъём эпидемической волны, распространившейся из стран Азии и Африки в страны Южной Америки. Так, в Эквадоре в 1991 году инфицированность населения холерой составила 432,9, а в Перу — 1427,8 случая заболеваний на 100 000 населения[10].
В Советском Союзе в период с 1965 по1990 год было зарегистрировано 9860 случаев инфицирования холерой Эль-Тор с 3806 больными и 5054 вибриононосителей. На некоторых территориях СССР произошло временное укоренение инфекции. Советские учёные в это время исследуют и публикуют ряд фундаментальных трудов, посвящённых различным аспектам этой болезни[14].
Для данной пандемии характерным является формирование стойких эндемических очагов. В Азии это Индия, Пакистан, Индонезия, Малайзия, Таиланд, Вьетнам и др., в Африке Либерия, Нигерия, Бурунди, Кения, Танзания, Заир и Камерун.
В конце октября 2010 года вспышка эпидемии была зарегистрирована на Гаити. Всего заразились свыше 800 тыс. человек, что составило почти 10 % населения острова. В разгар эпидемии количество заражённых за день доходило до 200 человек. Причиной эпидемии считаются непальские миротворцы, допустившие попадание отходов жизнедеятельности в приток главной реки острова — Артибонит[15]. В ноябре инфекция проникла в соседнюю Доминиканскую республику, небольшие вспышки регистрировались в Венесуэле и США[16].
Из доклада ООН:
Бактерия была занесена на Гаити в результате человеческой жизнедеятельности, а именно, в результате заражения системы притоков Мейе (Meye Tributary System) реки Артибонит патогенным штаммом существующего южноазиатского типа бактерий вида Vibrio cholerae[17].
В 2011 году власти страны отказались от гуманитарной поставки противохолерной вакцины нидерландской фармкомпании, объяснив своё решение желанием сосредоточить усилия на обеспечении населения чистой водой и улучшении санитарных условий. Однако представитель американской организации «Партнёры по здоровью» на Гаити заявил, что отказ от поставок был связан с возможным напряжением в обществе, поскольку вакцинирована оказалась бы лишь часть населения[16]. 8 ноября 2016 года на Гаити началась массовая вакцинация, и в короткие сроки было вакцинировано порядка 800 тыс. человек.
В октябре 2016 года было зафиксировано 200 случаев заболевания холерой в городе Аден (Йемен). Разносчик болезни распространился через питьевую воду[18]. К лету 2017 года число жертв холеры возросло до 791[19]. Помимо этого, регистрируются вспышки эпидемии холеры в развивающихся и бедных странах, особенно при массовых стихийных бедствиях, таких как землетрясения[20].
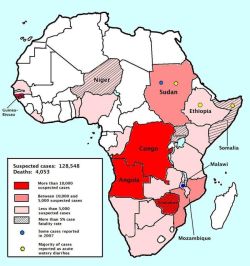
В пресс-релизе ВОЗ от 22 сентября 2023 года сообщается об участившихся случаях заболеваний холерой, показатель вырос более чем вдвое по сравнению с 2021 годом. Заболевания зарегистрированы в 44 странах, в то время как в 2021 году всего в 35 странах, преимущественно на Африканском континенте. При этом увеличился и масштаб вспышек в семи странах — Афганистане, Камеруне, Демократической Республике Конго, Малави, Нигерии, Сомали, Сирийской Арабской Республике; зарегистрированы были около 10 тысяч и более заболевших с подозрением на холеру или подтверждённым диагнозом[21].
Однако в современном мире разработаны способы лечения холеры, и при своевременном медицинском вмешательстве она не представляет угрозы для жизни. Сказывается и улучшение условий жизни, для многих людей стала доступна чистая вода. В настоящее время канализация редко выводится в те же водоёмы, из которых берётся питьевая вода, усовершенствовались очистные сооружения и водопровод. Во многих странах мира можно бесплатно сделать прививку от холеры, всё это способствует снижению распространения заболевания, а главное, позволяет не допускать массовых вспышек эпидемии.
Этиология
Возбудителем холеры является холерный вибрион Vibrio cholerae. Различают два биовара, составляющие серологическую группу О1: классический — Vibrio cholerae bio-var cholerae и Эль-Тор — Vibrio cholerae biovar eltor[22].
Существует большое количество вибрионов, схожих по биохимическим свойствам с холерным вибрионом, но отличающихся по соматическому О-антигену. Такие вибрионы не вызывают заболевания холерой за редким исключением. Подобные вибрионы называют холероподобными или неагглютинирующимися — НАГ-вибрионами.
На основании сходства структуры ДНК и общности биологических характеристик их также отнесят к виду V. cholerae. Таким образом, вид V. cholerae разделяется по структуре соматического О-антигена на серогруппы, из которых возбудителем холеры является V.cholerae О1, а V. cholerae О2; О3; О4 и подобные могут вызывать энтериты и гастроэнтериты, которые, впрочем, без отсутствия своевременного лечения также могут привести к летальному исходу. Всего науке известны 206 серогрупп[9][3]. Эпидемия, начавшаяся в октябре 1992 года в порту Мадрас Южной Индии, была вызвана Vibrio cholerae серогруппы О139 Bengal. Эпидемия быстро распространилась по побережью Бенгалии, и достигла Бангладеша в декабре этого же года, где за первые 3 месяца 1993 года вызвала более чем 100 000 случаев заболевания[9].
Морфологические, культуральные и биохимические характеристики холерного вибриона и неагглютинирующихся вибрионов одинаковы: короткие изогнутые подвижные палочки с полярно расположенным жгутиком, грамотрицательные аэробы, хорошо окрашиваются анилиновыми красителями, спор и капсул не образуют. Бактерии хорошо растут в слабощелочных и щелочных средах, особенно при наличии в них хлорида натрия в концентрации 0,5—2 % с pH 7,6-8,2 и температурой от 10 до 40 °C (температурный оптимум 35—38 °C).
Холерный вибрион высокочувствителен к большинству антибиотиков — тетрациклинам, левомицетину, рифампицину; чувствителен к эритромицину, аминогликозидам, полусинтетическим пенициллинам широкого спектра действия, несколько менее чувствителен к цефалосиоринам.
V. cholerae О1 представлен серотипами: Огава (фракция B), Инаба (фракция С) и Гикошима (фракция А). Холерный вибрион продуцирует экзоэнтеротоксин — холероген, который получен в чистом виде и представляет собой белок с относительным молекулярным весом (массой) 84 000, состоящий из 2 иммунологически различающихся фрагментов[3].
Вибрион холеры поражает только людей, болезнь животных при экспериментальном заражении проявилась только у кроликов-сосунков.
Эпидемиология
По оценке Всемирной организации здравоохранения в мире ежегодно происходит от 1,3 до 4,0 млн случаев заболевания холерой и 21 000—143 000 случаев смерти от холеры[23]. Эти заболевания происходили, главным образом, в развивающихся странах, с высоким уровнем бедности. В начале 1980-х уровень смертности оценивается как превышающий 3 миллиона в год. Данные по холере являются неполными, так как не все случаи заболевания регистрируются. В ряде стран, в которых вспышки заболеваний возникают чаще всего, отсутствуют системы отчётности по холере, и соответственно, они не предоставляют точных данных о случаях заболевания и смерти. Некоторые страны умышленно не сообщают о случаях заражения, чтобы не снижать приток туристов. Во многих регионах мира и настоящее время холера продолжает носить эпидемический и эндемичный характер[23].
Все способы передачи холеры — варианты фекально-орального механизма. Источником инфекции может быть как больной холерой, так и и здоровый, без проявлений симптомов болезни вибриононоситель; также наблюдается вибриононосительство после перенесенной болезни. Переболевшие выделяют в окружающую среду Vibrio cholerae с фекалиями и рвотными массами.
Большую роль в распространении заболевания играют здоровые вибриононосители. Соотношение носители/больные может достигать 4:1 при варианте Vibrio cholerae O1 и 10:1 при НАГ-вибрионах.

Заражение происходит, главным образом, при питье необеззараженной воды, заглатывании воды при купании в загрязнённых водоёмах, во время умывания, а также при мытье посуды заражённой водой. Заражение может происходить при употреблении пищи (алиментарная контаминация), инфицированной во время кулинарной обработки, её хранения, мытья или раздачи, особенно продуктами, не подвергающимися термической обработке (моллюски, креветки, вяленая и слабосоленая рыба). Возможен контактно-бытовой (через загрязнённые руки) путь передачи. Кроме того, холерные вибрионы могут переноситься мухами.
При распространении заболевания важную роль играют плохие санитарно-гигиенические условия, скученность населения, большая миграция населения. Здесь надо отметить эндемичные и завозные очаги холеры. В эндемичных районах (Юго-Восточная Азия, Африка, Латинская Америка) холера регистрируется в течение всего года. Завозные эпидемии связаны с интенсивной миграцией населения. В эндемичных районах чаще болеют дети, поскольку взрослое население уже обладает естественно приобретённым иммунитетом. В большинстве случаев подъём заболеваемости наблюдается в тёплый сезон года.
Гуманитарные кризисы, возникающие в результате вооружённых конфликтов и политической нестабильности, подвергают население риску заболевания холерой. В девяти странах, сообщивших о вспышках холеры в 2022 году — Афганистане, Камеруне, Демократической Республике Конго, Гаити, Иране, Нигерии, Сомали, Сирии и Йемене — имеют место вооруженные конфликты или проявления политического насилия.
Примерно у 4—5 % выздоровевших больных формируется хроническое носительство вибриона в желчном пузыре, что особенно характерно для лиц пожилого возраста. После перенесённой болезни в организме переболевших вырабатывается иммунитет, что не исключает заражение другими серотипами Vibrio cholerae.
В России эпидемиологическая обстановка находится под контролем Роспотребнадзора и характеризуется как стабильная. В XXI веке регистрируются единичные завозные случаи, чаще всего среди граждан, посещавших Индию, где на отдельных территориях нередки вспышки заболевания[24].
Патогенез
Попав в организм человека через пищеварительный тракт, бо́льшая часть вибрионов погибает в желудке под действием соляной кислоты. Оставшаяся часть холерных вибрионов, достигнув тонкой кишки, начинает активно размножаться в благоприятной щелочной среде. Вибрионы локализуются на поверхности слизистой оболочки и в просвете тонкого кишечника, не проникая внутрь кишечных клеток — энтероцитов, и выделяют холерный токсин. Но для того, чтобы достичь клеток-энтероцитов, холерный вибрион преодолевает слой слизи на поверхности кишечника, посредством способности бактерий к хемотаксису. Прикрепление вибриона к слизистой осуществляется посредством токсин-корегулируемых пилей, и после этого возбудитель переходит к активному размножению, колонизируя эпителий кишечника.
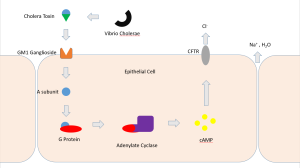
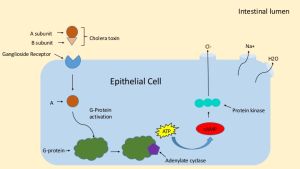
Вырабатываемый вибрионами холерный токсин, представляющий собой белковый энтеротоксин, состоит из двух частей: субъединицы А и субъединицы В. С помощью компонента В экзотоксин связывается с рецепторами Gm1, расположенными на поверхности клеток кишечника. После прикрепления экзотоксина к клетке кишечника компонент А путём эндоцитоза проникает в цитоплазму клетки и под действием внутриклеточных ферментов высвобождает активный фрагмент А1, который, взаимодействуя с белком G, локализованном на внутренней поверхности клеточной мембраны, устраняет его тормозящее влияние на аденилатциклазу. В результате последовательных реакций в клетке образуется циклический аденозинмонофосфат. Накопление большого количества цАМФ нарушает в энтероцитах функцию трансмембранного электролитного насоса: открываются каналы для выхода в просвет кишки ионов хлора, натрия, калия, гидрокарбонат-ионов и воды.[9]
Нарушение вводно-солевого баланса приводит к рвоте и диарее, при которых организм теряет до 2 л воды в час. При этом вместе с водой выводятся соли: с 1 литром испражнений организм теряет 5 г хлорида натрия, 4 г гидрокарбоната натрия и 1 г хлорида калия; помимо этого, в солевом растворе присутствуют эпителиальные клетки кишечника. Объём испражнений может доходить до 20-30 литров в сутки, в результате чего происходит обезвоживание организма. Из-за обильной потери воды и электролитов развивается тяжёлое обезвоживание, шок в результате гиповолемии, гипокалиемии и метаболического ацидоза, судороги, холерный алгид, парез кишечника[3].
Клиническая картина
Встречается типичное и атипичное течение холеры. При типичном течении заболевания в зависимости от степени обезвоживания организма холера может протекать в лёгкой форме (дегидратация до 3 % от массы тела), среднетяжелой форме (дегидратация 4-6 % от массы тела), тяжёлой форме (дегидратация 7-9 % от массы тела) и крайне тяжелой форме (дегидратация свыше 9 % от массы тела). В большинстве случаев холера протекает в лёгкой или среднетяжелой форме. Атипичное течение холеры может протекать в стертой форме, в форме геморрагической или сухой (без диареи) холеры. Менее чем в 20 % случаев развивается типичная холера с признаками умеренного или тяжелого обезвоживания.
Не характерны для данного заболевания высокая лихорадка и болевой синдром[24].
В течении болезни выделяют[9]:
- Инкубационный период с длительностью от нескольких часов до 6 суток. В среднем составляет 1-2 дня.
- Первый период. Характерна лёгкая степень протекания заболевания, холерный энтерит на фоне нормальной температуры. Самочувствие больного удовлетворительное, есть жалобы на сухость во рту, жажду, мышечную слабость. Заболевание продолжается 1-2 дня.
- Второй период заболевания. Характерна среднетяжелая степень и острый гастроэнтерит. Наблюдается частая рвота, урчание в животе, частый стул до 15-20 раз в сутки, который постепенно теряет каловый характер и принимает вид «рисового отвара» — мутная жидкость с плавающими в ней клетками эпителия и слизью.
- Третий период — тяжёлая степень, холерный алгид. Характерны частый обильный водянистый стул, рвота, выраженные судороги мышц, падение артериального давления, одышка, цианоз кожных покровов.
Тяжесть заболевания варьируется от лёгких, субклинических форм до тяжёлых состояний с резким обезвоживанием. При высокой степени дегидратации из-за обильной диареи и многократной рвоте в течение 24—48 часов наступает смерть.
По данным ВОЗ «многие пациенты, инфицированные V. cholerae, не заболевают холерой несмотря на то, что бактерии присутствуют в их фекалиях в течение 7—14 дней. В 80—90 % тех случаев, когда развивается болезнь, она принимает формы лёгкой или средней тяжести, которые трудно клинически отличить от других форм острой диареи. Менее чем у 20 % заболевших людей развивается типичная холера с признаками умеренного или тяжёлого обезвоживания»[25].
Ниже приведена клиническая картина при трех формах холеры по степени их тяжести:
Лёгкая степень
При лёгкой форме протекания болезни диарея и рвота наблюдаются не часто и вполне могут быть однократными. Сильного обезвоживания организма не происходит, как правило оно составляет 1—3 % массы тела (дегидратация 1-й степени). У заболевшего удовлетворительное состояние, хотя присутствуют сухость во рту и мышечная слабость. Часто больные не обращаются за медицинской помощью, и через 1—2 дня клинические признаки исчезают, хотя человек ещё некоторое время остаётся вибриононосителем.
Среднетяжёлая степень
В начале заболевания наблюдается частый стул, доходящий до 15—20 раз в сутки, с течением времени он становится водянистым, теряет каловый характер и приобретает сладковатый, не фекальный «рыбный» запах. При поносе отсутствует боль в животе, тенезмы. Иногда могут быть незначительные боли в области пупка, дискомфорт, урчание и «переливание жидкости» в животе. Вскоре к поносу присоединяется обильная рвота без тошноты. Нарастает обезвоживание, потеря жидкости составляет 4—6 % массы тела (дегидратация 2-й степени). Появляются судороги отдельных групп мышц, голос становится сиплым. Больные жалуются на сухость во рту, жажду, слабость. Отмечается цианоз губ, иногда акроцианоз. Тургор кожи уменьшается. Тахикардия[9].
Тяжёлая степень
Тяжёлая степень холеры характеризуется высоким обезвоживанием с утратой 7—9 % жидкости и нарушением гемодинамики (дегидратация 3-й степени). Это происходит из-за частого, обильного и водянистого стула и рвоты. Наблюдаются судороги мышц, артериальное давление падает, пульс слабый и частый, температура тела снижена, язык сухой. В результате обезвоживания черты лица заостряются с признаками «гиппократова лица»: запавшие глаза, заострённые черты лица с резко выступающими скулами. Голос становится сиплым, в некоторых случаях доходящий до афонии. Тургор кожи сильно снижен; если собрать кожу, то кожная складка не скоро распрямляется (так называемый симптом «руки прачки»). На пальцах рук и ног образуются глубокие морщины. У больных развивается острая почечная недостаточность, вследствии чего резко снижается объём мочи. В результате обезвоживания происходит сгущение крови, развиваются цианоз, кислородное голодание, артериальная гипотензия, гипотермия, сердечная недостаточность, анурия, нарушение сознания[9][3].
Степени обезвоживания
- I степень — потеря жидкости не превышает 3 % первоначальной массы тела;
- II степень — потеря 4—6 % первоначальной массы тела;
- III степень — потеря 7—9 % первоначальной массы тела;
- IV степень — потеря свыше 10 % первоначальной массы тела.
При большой потере жидкости развивается алгид (лат. algidus — холодный) — симптомокомплекс, вызванный сильным обезвоживанием организма с потерей электролитов: хлорида натрия, хлорида калия и гидрокарбонатов, сопровождающейся гипотермией; гемодинамическими расстройствами; анурией; тоническими судорогами мышц конечностей, живота, лица; резкой одышкой; снижением тургора кожи и появлением симптома «руки прачки»; уменьшением объёма стула до полного его прекращения.
Особенности холеры у детей
Также как и у взрослых, инфекция в организм ребёнка попадает через рот и далее следует по желудочно-кишечному тракту. Размножение вибрионов происходит в основном в тонкой кишке, в процессе которого выделяются экзотоксины, приводящие к диарее. Выраженный диарейный синдром и частая рвота у детей быстро приводят к развитию токсикоза II—III степени, для которого характерны: микроциркуляторные расстройства, развитие острой почечной и надпочечниковой недостаточности[26].
К основным специфическим проявлениям болезни у детей относят:
- тяжёлое течение;
- раннее развитие и выраженность дегидратации;
- чаще развивается нарушение ЦНС: заторможенность, нарушение сознания в виде ступора и комы;
- чаще наблюдаются судороги;
- повышенная склонность к гипокалиемии;
- повышение температуры тела.
У переболевших холерой развивается относительно стойкий, видоспецифичный иммунитет. В организме появляются антибактериальные и антитоксические антитела.
Степени обезвоживания у детей
- I степень — потеря не превышает 2 % первоначальной массы тела;
- II степень — потеря 3—5 % первоначальной массы тела;
- III степень — потеря 6—8 % первоначальной массы тела;
- IV степень — потеря свыше 8 % первоначальной массы тела.
Осложнения
Течение холеры может сопровождаться осложнениями:
- Гиповолемический шок;
- Острая почечная недостаточность: олигурия, анурия;
- Нарушение функции ЦНС: судороги, кома.
Диагностика
Диагностируется холера на основании данных анамнеза, с учётом эндемичности района и клинической картины.
Лабораторная диагностика
Цель диагностики: индикация Vibrio cholerae в испражнениях и/или рвотных массах, воде, определение агглютининов и вибриоцидных антител в парных сыворотках крови больных
Методика диагностики:
- Посев бактериологического материала (испражнения, рвотные массы, вода) на тиосульфат-цитрат-жёлчносолевой-сахарозный агар (англ. TCBS), а также на 1 % щелочную пептонную воду; последующий пересев на вторую пептонную воду и высев на чашки со щелочным агаром.
- Выделение чистой культуры, идентификация.
- Исследование биохимических свойств выделенной культуры — способность разлагать те или иные углеводы, на т. н. «ряд сахаров» — сахарозу, арабинозу, маннит.
- Реакция агглютинации со специфическими сыворотками.
- Выявление ДНК «Vibrio cholerae» методом ПЦР, который также позволяет выявить принадлежность к патогенным штаммам и серогруппам О1 и О139.
- Для дифференциации холерных вибрионов используют бактериофаги (в настоящее время набор из семи бактериофагов позволяет выделять среди V. cholerae 16 фаготипов); для лечения фаги практически не применяются[9]
Дифференциальный диагноз
- сальмонеллёзы;
- дизентерия Зонне;
- гастроэнтерит, вызванный кишечной палочкой;
- вирусная диарея (ротавирусы);
- отравление ядовитыми грибами;
- отравление фосфорорганическими пестицидами;
- ботулизм.
Лечение
При подозрении на холеру больных срочно госпитализируют в специальное отделение[27]. Основой лечения является регидратационная терапия, в ходе которой восстанавливаются утраченные электролиты и жидкость. Объём солевых растворов должен рассчитываться, исходя из потери жидкости организма и веса больного.
ВОЗ не рекомендует массовое применение антибиотиков среди населения, так как они не оказывают подтвержденного воздействия на распространение холеры и могут способствовать повышению устойчивости к противомикробным препаратам[28].
Восстановление и поддержание циркулирующего объёма крови и электролитного состава тканей
Проводится в два этапа:
- Восполнение потерянной жидкости — регидратация (в объёме, соответствующем исходному дефициту массы тела).
- Коррекция продолжающихся потерь воды и электролитов.
Может проводиться орально или парентерально. Выбор пути введения зависит от тяжести заболевания, степени обезвоживания, наличия рвоты. Внутривенное струйное введение растворов абсолютно показано больным с обезвоживанием III и IV степени.
Для оральной регидратации Всемирной организацией здравоохранения рекомендован следующий раствор:
| Составная часть | Концентрация, mmol/L |
|---|---|
| Натрий | 90 |
| Калий | 20 |
| Хлор | 80 |
| Цитрат | 10 |
| Глюкоза | 110 |
Для начальной внутривенной регидратации у больных с выраженным обезвоживанием лучше всего подходит версия раствора Рингера, называемая лактатным раствором Рингера (англ. Ringer's lactate solution) или раствором Хартманна (англ. Hartmann's solution). Гипокалиемия коррегируется дополнительным введением препаратов калия.
Сравнительная характеристика электролитного состава холерного стула больных и раствора Рингера (mmol/L)
| Субстанция | Натрий | Калий | Хлор | Основания | |
|---|---|---|---|---|---|
| Стул | Взрослые | 135 | 15 | 90 | 30 |
| Дети | 100 | 25 | 90 | 30 | |
| Раствор Рингера | 130 | 4 | 109 | 28 | |
Лечение антибиотиками
Лечение антибиотиками позволяет сократить течение болезни на 1—3 дня и снизить выраженность симптомов. Применение антибиотиков также уменьшает потребность в жидкости. Против холерного вибриона оказались эффективными такие антибиотики, как азитромицин, ко-тримоксазол, эритромицин, тетрациклин, доксициклин, ципрофлоксацин и фуразолидон. Азитромицин и тетрациклин оказались более эффективными, чем доксициклин или ципрофлоксацин. Применение тетрациклина и доксициклина не рекомендовано детям младше 8 лет. Во многих странах мира сообщалось о том, что у некоторых штаммов холерных вибрионов сформировалась устойчивость к доксициклину, фторхинолонам (например, к ципрофлоксацину), а также к тетрациклину, ко-тримоксазолу и эритромицину.
Энтеросорбция
В лечении применяют энтеросорбцию — метод, основанный на связывании и выведении из ЖКТ экзогенных и эндогенных веществ, патогенных микроорганизмов и продуктов их жизнедеятельности при помощи энтеросорбентов.[29]
Профилактика холеры
Профилактика холеры заключается в соблюдении ряда рекомендаций:
- предупреждение заноса инфекции из эндемических очагов;
- соблюдение санитарно-гигиенических мер: обеззараживание воды (в особенности — источников водоснабжения), мытьё рук, термическая обработка пищи, обеззараживание мест общего пользования и т. д.;
- раннее выявление, изоляция и лечение больных и вибрионосителей.
- спец;ифическая профилактика холерной вакциной и холероген-анатоксином. Холерная вакцина имеет относительно короткий период действия.
Вакцина
В настоящее время (по состоянию на 2018 год) в арсенале медиков имеется ряд пероральных холерных вакцин[30][31][32]:
В докладе ВОЗ от 2017 года в отношении вакцин против холеры оговаривается высокая важность вакцинации, однако вакцинация не является единственным методом сдерживанию эпидемий холеры: «оральные вакцины против холеры должны использоваться в эндемичных по холере районах, в гуманитарных кризисных ситуациях с высоким риском заболевания холерой и во время вспышек холеры — всегда в сочетании с другими стратегиями по профилактике и борьбе с холерой».
На 2017 год три оральные вакцины против холеры, прошли сертификацию ВОЗ[10]:
- Dukoral (Швеция, 1991, син. WC/rBS) — моновалентная убитая цельноклеточная жидкая вакцина. Вакцинация двукратная, интервал между приемами каждой дозы должен составлять как минимум семь дней, но не более шести недель. Назначается для детей старше двух лет. Дети в возрасте от двух до шести лет должны получать третью дозу. Ревакцинация каждые два года.
- Shanchol (Индия, 2011) - пероральная, убитая, инактивированная цельноклеточная вакцина. Двухдозная, интервал между приёмами каждой дозы должен составлять не менее двух недель. Ревакцинация через три года. Через пять лет после вакцинации вакцина способна обеспечивать защиту до 65 %[33].
- Euvichol-Plus - пероральная вакцина, содержит модифицированную убитую цельноклеточную вакцину из убитых формалином штаммов Vibrio cholerae O1 Inaba, O1 Ogawa и O139. Двухдозная, с интервалом в 14 дней, назначается детям от одного года. Ревакцинация в течение 3 лет, одна доза обеспечивает кратковременную защиту. Аналог вакцины Shanchol[34].
Помимо перечисленных, широко используются и следующие виды вакцин:
- OraVacs (Китай, аналог Dukoral) — трёхдозная вакцина, выпускается в капсулах.
- mORC-Vax (Вьетнам, 1997/2009) — бивалентная убитая цельноклеточная жидкая вакцина, вариант лицензированной во Вьетнаме вакцины Dukoral, первоначально производилась модифицированная вакцина. В 1992 году вакцина усовершенствована, её производство удешевлено, и она переименована в ORC-VAX. В 2004 году ещё раз изменён состав и вакцина зарегистрирована во Вьетнаме как mORC-Vax, в Индии производится как Shanchol (с 2009 г.), в Корее производится как Euvichol (с 2015 года). Вакцинация двукратная, ревакцинация через 2 года, включая детей от 1 года.
- Вакцина холерная бивалентная химическая неживая (Россия, 1992 год) — вакцина выпускается в виде таблеток, представляет собой смесь холероген-анатоксина с О-антигеном. Одна прививочная доза препарата составляет: для взрослых 3 таблетки, для подростков 2 таблетки, которые принимаются целиком, без разжёвывания, за 1 час до еды и запиваются стаканом воды. Рекомендуется ревакцинация через 6 — 7 месяцев после вакцинации.
Снятые с производства вакцины:
- Vaxchora (США, 2016) — живая аттенуированная (ослабленный микроорганизм) лиофилизированная вакцина. Ранее вакцина, лицензированная как Orochol, Orochol E, Mutacol выпускалась в разных странах, но в 2004 году была снята с производства. Вакцинация однократная только взрослых (18-64 года). Требует нестандартных условий соблюдения холодовой цепи: −15 ÷ −25 °С.
Прогнозирование

При своевременном и адекватном лечении прогноз благоприятный. Трудоспособность полностью восстанавливается в течение приблизительно 30 суток. При отсутствии адекватной медицинской помощи высока вероятность быстрого летального исхода.
Известные исследователи
- Роберт Кох, Германия, XIX век;
- Карл Фридрих Канштаттх, Германия, XIX век;
- Антонио Колуччи-бей, Египет, XIX век;
- Владимир Аронович Хавкин, Швейцария-Франция-Великобритания, XIX век;
- Зинаида Виссарионовна Ермольева, СССР, XX век.;
- Луи Пастер, Франция, XIX век.
Холера в культуре и искусстве
Холера упоминается в произведения культуры и искусства, в частности в Книге Премудрости Иисуса, сына Сирахова[35], в стихотворении «Не боюся я холеры…» В. С. Соловьёва от 1892 года, в романе Г. Г. Маркеса «Любовь во время холеры» 1985 года и прочих.
Примечания
- ↑ Островский В. М. Холера // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- ↑ Холера азиатская // Еврейская энциклопедия Брокгауза и Ефрона. — СПб., 1908—1913.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3,6 3,7 П. H. Бургасов, В. И. Покровский. Большая Медицинская Энциклопедия. Холера / под ред. Петровского Б.В..
- ↑ Холера (13/10/2021). Дата обращения: 7 октября 2023.
- ↑ David A. Sack, R. Bradley Sack, G. Balakrish Nair, A. K. Siddique. Cholera // The Lancet. — Elsevier, 2004-01-17. — Т. 363, вып. 9404. — С. 223—233. — ISSN 1474-547X. — doi:10.1016/s0140-6736(03)15328-7.
- ↑ Antonis A. Kousoulis. Etymology of Cholera (англ.) // Emerging Infectious Diseases. — Centers for Disease Control and Prevention, 2012-3. — Vol. 18, iss. 3. — P. 540. — ISSN 1080-6040. — doi:10.3201/eid1803.111636.
- ↑ William K. Klingaman, Nicholas P. Klingaman. The Year Without Summer: 1816 and the Volcano That Darkened the World and Changed History. — St. Martin's Press, 2013-02-26. — 352 с. — ISBN 9781250012067.
- ↑ Исторические факты мировых эпидемий. Конфарм. Дата обращения: 11 октября 2023.
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 9,6 9,7 9,8 Литусов Н. В. Возбудители холеры. — Екатеринбург, 2013.
- ↑ 10,0 10,1 10,2 10,3 Информационный бюллетень. Холера. ВОЗ (30 марта 2022). Дата обращения: 10 октября 2023.
- ↑ Cholera's seven pandemics (9 мая 2008). Дата обращения: 8 октября 2023.
- ↑ Geoffrey A. Hosking. Russia and the Russians: a history. Harvard University Press, 2001. ISBN 0-674-00473-6. P. 9.
- ↑ Онищенко Г. Г., Москвитина Э. А., Кругликов В. Д., Титова С. В., Адаменко О. Л., Водопьянов А. С., Водопьянов С. О. Эпидемиологический надзор за холерой в России в период седьмой пандемии//Вестник РАМН. — 2015. — Т. 70(2). — С. 249—256.
- ↑ 14,0 14,1 Холера в СССР в период VII пандемии / под ред. Покровского В.И. — М.: Медицина, 2000. — 472 с.
- ↑ Непальские миротворцы могли стать причиной эпидемии холеры на Гаити. РИА новости (05.05.2011). Дата обращения: 11 октября 2023.
- ↑ 16,0 16,1 Власти Гаити отказались от бесплатной противохолерной вакцины. МедНовости (11 июля 2011). Дата обращения: 11 октября 2023.
- ↑ Неофициальное сообщение Генерального секретаря о новом подходе ООН к проблеме холеры в Гаити. ООН (1 декабря 2016). Дата обращения: 11 октября 2023.
- ↑ Холера в Адене унесла жизни девяти человек. Интерфакс (23 октября 2016). Дата обращения: 11 октября 2023.
- ↑ В Йемене число жертв вспышки холеры приближается к 800. "Рамблер" (09 июня 2017). Дата обращения: 11 октября 2023.
- ↑ Epidemiological Update. Cholera (англ.). Pan American Health Organization (6 ноября 2014). Дата обращения: 8 октября 2023.
- ↑ Новые аналитические данные: мир переживает подъем заболеваемости холерой. ВОЗ (22 сентября 2023). Дата обращения: 10 октября 2023.
- ↑ Cholera vaccines: WHO position paper // Releve Epidemiologique Hebdomadaire. — 2010-03-26. — Т. 85, вып. 13. — С. 117—128. — ISSN 0049-8114.
- ↑ 23,0 23,1 Мохаммед Али, Эллисон Р. Нельсон, Анна Лена Лопес, Дэвид А. Сак. Обновленная информация о глобальном бремени холеры в эндемичных странах // PLoS Negl Trop Dis : журнал. — 2016. — Июнь.
- ↑ 24,0 24,1 Вакцинация от холеры. Дата обращения: 13 октября 2023.
- ↑ Главная страница. www.who.int. Дата обращения: 8 октября 2023.
- ↑ Холера у детей. Дата обращения: 15 октября 2023.
- ↑ Холера. Симптомы и лечение заболевания. Дата обращения: 8 октября 2023.
- ↑ First steps for managing an outbreak of acute diarrhea. World Health Organization Global Task Force on Cholera Control. Дата обращения: 8 октября 2023.
- ↑ ФГБУ НИИДИ ФМБА РОССИИ. Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным холерой // ФМБА РОССИИ : сборник. — М., 2015.
- ↑ Щуковская Т. Н., Саяпина Л. В., Кутырев В. В. Вакцинопроилактика холеры: современное состояние вопроса / РосНИПЧИ «Микроб», ГИСК им. Л. А. Тарасевича // Журнал «Эпидемиология и Вакцинопрофилактика», 2009, № 2 (45). ISSN 2073-3046. С. 62-67.
- ↑ Беспалова И. А., Иванова И. А., Омельченко Н. Д., Филиппенко А. В., Труфанова А. А. Современное состояние специфической профилактики холеры / Ростовский-на-Дону НИПЧИ // Журнал «Эпидемиология и Вакцинопрофилактика», 2018, № 1 (98). ISSN 2073-3046. С. 55-60.
- ↑ Горяев А. А., Саяпина Л. В., Обухов Ю. И., Бондарев В. П. Эффективность и безопасность вакцин для профилактики холеры / НЦЭСМП Минздрава России, научная статья. DOI: 10.30895/2221-996X-2018-18-1-42-49 // Журнал «БИОпрепараты. Профилактика, диагностика, лечение», 2018, № 1, том 18. ISSN 2221-996X. С. 42-49.
- ↑ Вакцина против холеры Shanchol защищает на протяжении как минимум пяти лет. Пациентоориентированная медицина и фармация. Дата обращения: 12 октября 2023.
- ↑ Иммунный ответ на отсроченное введение второй дозы пероральной вакцины против холеры 6 марта 2023 г. обновлено: Epicentre. Дата обращения: 12 октября 2023.
- ↑ Холера // Библейская энциклопедия архимандрита Никифора. — М., 1891—1892.
Литература
- ФГБУ НИИДИ ФМБА РОССИИ. Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным холерой // ФМБА РОССИИ : сборник. — М., 2015.
- Коробкова Е. И. Микробиология и эпидемиология холеры / Переплёт худ. К. М. Егорова. — 2-е изд., доп. и перераб. — М.: Медгиз, 1959. — 304, [2] с. — 6000 экз. (в пер.)
- Михель Д. В. Общественное здоровье и холерный вибрион: Российская империя, медицина и бактериология начала XX века перед угрозой холеры // Известия Саратовского университета. Новая серия. — 2008. — Т. 8. Серия История. Международные отношения. — Вып. 2. — С. 64-74.
- Михель Д. В. Становление медицинской микробиологии в России и проблема холеры (1885—1910 годы) // Известия Саратовского университета. Новая серия. — 2009. — Т. 9. Серия История. Международные отношения. — Вып. 2. — С. 7-16.
- Андрусенко И. Т., Ломов Ю. М., Телесманич Н. Р., Акулова М. В., Москвитина Э. А. Гидробионтный фактор в эпидемиологии холеры // Здоровье населения и среда обитания. — 2009. — № 3. — С. 11—19.
- Давлетшин Ф. А., Соловова С. О., Петручук О. Е. Пандемии холеры в мире и её профилактика в Российской Федерации
- Генрици А. А. Воспоминания о пережитых мною холерных эпидемиях. Холерные эпидемии в Финляндии / А. А. Генрици; Науч. ред., вступ. ст. и коммент. М. В. Супотницкого. — М.: Вузовская книга, 2002. — 208 с. — 1000 экз. — ISBN 5-9502-0012-8.
- Холера в СССР в период VII пандемии / Под ред. В. И. Покровского. — М.: Медицина, 2000. — 472 с. — 1000 экз. — ISBN 5-225-04537-5.
- Богомолов Б. П. Холера Эль-Тор в Астрахани: (взгляд врача участника ликвидации 40 лет спустя). — М.; Тверь: Триада, 2010. — 272 с. — 1000 экз. — ISBN 978-5-94789-415-8.
- Богомолов Б. П. Холера: клиника, диагностика, лечение : опыт ликвидации в Волжском Понизовье (г. Астрахани и области) эпидемической вспышки холеры, вызванной вибрионом Eltor серотипа Инаба. — 2-е изд., испр. и доп. — М.; Тверь: Триада, 2012. — 312 с. — 500 экз. — ISBN 978-5-94789-539-1. (Алф.-предм. указ.: с. 300—306)
Ссылки
- Всемирная организация здравоохранения о холере
- Vibrio cholerae and Asiatic Cholera (англ.)
- Vibrio cholerae El Tor N16961 Genome Page (англ.)
- Public Health Agency of Canada — Cholera (англ.)
- История холеры
- Первоочередные меры контроля вспышки острой диареи. Всемирная организация здравоохранения.
Данная статья имеет статус «готовой». Это не говорит о качестве статьи, однако в ней уже в достаточной степени раскрыта основная тема. Если вы хотите улучшить статью — правьте смело! |
- Знание.Вики:Cite web (не указан язык)
- Страницы, использующие волшебные ссылки ISBN
- Знание.Вики:Медицина
- Знание.Вики:Статьи с шаблонами недостатков по алфавиту
- Заболевания по алфавиту
- Знание.Вики:Готовые статьи по биологии
- Знание.Вики:Готовые статьи по истории
- Знание.Вики:Готовые статьи по науке
- Знание.Вики:Готовые статьи по алфавиту
- Пандемии
- Особо опасные инфекции
- Желудочно-кишечные инфекции
- Эпидемические заболевания
- Холера