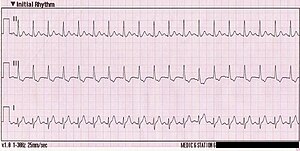
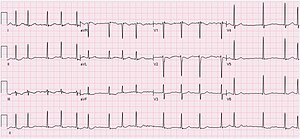
Тахикардия
| Тахикардия | |
|---|---|
 | |
| МКБ-10 | I47-I49, R00.0 |
| МКБ-9 | 427, 785.0 |
| MeSH | D013610 |
Тахикардия (от др.-греч. ταχύς — быстрый и καρδία — сердце) — увеличение частоты сердечных сокращений свыше ста и более ударов в минуту. Является не болезнью а симптом, возникающее как проявление многих заболеваний. Наиболее частыми причинами тахикардии служат нарушения вегетативной нервной системы, нарушения эндокринной системы, нарушения гемодинамики и различные формы аритмии[1].
Классификация тахикардии
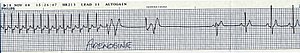
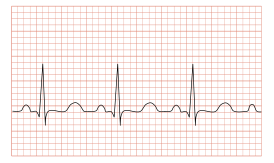
Классификация тахикардии основана на нескольких ключевых параметрах, включая локализацию источника патологического ритма, механизм возникновения и клинические проявления. По причине появления выделяют физиологическую и патологическую тахикардию. Это разделение основано на причинах учащения сердечных сокращений[2].
- Физиологическая тахикардия — возникает при нормальной работе сердца как адекватная реакция организма на определённые факторы. Некоторые причины: физическая нагрузка, эмоциональное возбуждение и испуг, приём кофеина, алкоголя и энергетиков, высокие температуры, резкая смена положения тела. Особенности ФТ в том что она не требует лечения и проходит самостоятельно после устранения провоцирующего фактора. Лёгкая физиологическая тахикардия может протекать бессимптомно или с ощущением лёгкого внутреннего волнения[3].
- Патологическая тахикардия — развивается в покое вследствие врождённой либо приобретённой сердечной или иной патологии. Некоторые причины: сердечно-сосудистые заболевания (ишемическая болезнь сердца, инфаркт миокарда, кардиомиопатия), нарушения функциональности других систем организма, например, вегетативной и эндокринной, обезвоживание, большая кровопотеря, анемия. Часто сопровождается ощущением учащённого сердцебиения, перебоев, толчков в грудной клетке. Пациенты могут жаловаться на слабость, головокружение, потемнение в глазах, нехватку воздуха, чувство тревоги, дрожь в теле. При тяжёлых формах может наблюдаться предобморочное состояние, синкопе, потеря сознания, судороги. Лечение зависит от причины тахикардии: при физиологической форме достаточно исключить провоцирующие факторы, при синусовой тахикардии, связанной с гиповолемией, инфекцией, анемией, проводится терапия основного заболевания[3].
По источнику импульса выделяют два типа тахикардии: синусовую и эктопическую:
- Синусовая тахикардия — форма наджелудочковой тахиаритмии, характеризующаяся ускоренным синусовым ритмом (ритмом синусового узла) с частотой сердечных сокращений более сто ударов в минуту (у взрослых). Сердце не наполняется в полной мере кровью, возникает нарушение кровотока[4]. Синусовая тахикардия является наиболее распространённой разновидностью аритмии сердца[5]. Различают физиологическую и патологическую синусовую тахикардию. Диагностическое и прогностическое значение синусовой тахикардии определяется конкретной ситуацией, при которой она возникает. Физиологическая синусовая тахикардия возникает в ответ на физическую нагрузку и стресс, употребление кофеина. В этих случаях синусовая тахикардия носит временный характер и, как правило, не сопровождается неприятными ощущениями. Восстановление нормальной частоты сердечных сокращений происходит вскоре после прекращения действия факторов, вызывающих тахикардию. Клиническое значение имеет синусовая тахикардия, сохраняющаяся в покое. Нередко она сопровождается неприятными ощущениями «сердцебиения», чувством нехватки воздуха, хотя некоторые больные могут не замечать увеличения частоты сердечных сокращений. Причинами такой тахикардии могут быть как экстракардиальные факторы, так и собственно заболевания сердца. Причиной патологической синусовой тахикардии могут быть: гипоксия (кровопотеря, анемия), гипотония, гиповолемия, повышение температуры (системная инфекция, воспаление), приём адренергических препаратов, тиреотоксикоз, кардиомиопатия с нарушением функции левого желудочка. К числу экстракардиальных факторов, вызывающих синусовую тахикардию, относятся: гипертиреоз, лихорадка, острая сосудистая недостаточность, дыхательная недостаточность, анемии, некоторые варианты нейроциркуляторной дистонии, применение некоторых лекарственных препаратов. Возникновение синусовой тахикардии у больных с заболеваниями сердца в большинстве случаев свидетельствует о наличии сердечной недостаточности или дисфункции левого желудочка. В этих случаях прогностическое значение синусовой тахикардии может быть достаточно серьёзным, поскольку она отражает реакцию сердечно-сосудистой системы на снижение фракции выброса или клинически значимые нарушения внутрисердечной гемодинамики. Наиболее частыми причинами интракардиальной формы синусовой тахикардии являются: хроническая сердечная недостаточность, инфаркт миокарда, тяжелый приступ стенокардии у больных ишемической болезни сердца, острый миокардит, кардиомиопатии[6]
- Эктопическая тахикардия — это разновидность аритмии, при которой электрические импульсы вырабатываются вне синусового узла. Частота сокращений сердечной мышцы может достигать до 200 и более ударов в минуту. Обычно учащение ритма наблюдается в виде приступов (пароксизмов). Импульсы могут генерироваться в любом месте: в проводящей системе, предсердиях или желудочках. Развивается на фоне ИБС, инфаркта миокарда, может проявляться после операций на сердце[7]. Симптомами ЭТ является головокружение, шум в голове, предобморочное состояние или обморок, потливость, тошнота и дрожь в теле. Приступ может длиться от нескольких секунд до нескольких дней[8]. Если приступы вовремя не купировать, они могут вызвать колебания артериального давления, обмороки, повлиять на деятельность других систем организма. При тяжёлой форме Эктопической тахикардии приступ может привести к смерти[9]. Лечение, как правило, проводится стационарно. Обычно это медикаментозная терапия. Если стандартной терапии недостаточно, могут предложить проведение катетерной абляции аритмии[8].
Фибрилляция желудочков
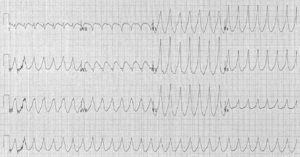
Фибрилляция желудочков является опасным для жизни состоянием, при котором нарушается нормальный ритм сердца. Оно характеризуется хаотичной и некоординированной электрической активностью желудочков сердца, что приводит к их неэффективному сокращению и прекращению нормальной циркуляции крови. Симптомы желудочковой фибрилляции возникают при кардиалгии, потери сознания, остановки дыхания, отсутствия пульса на крупных артериях. Диагностика патологии основана на данных электрокардиограммы, УЗИ сердца, биохимического анализа крови. Лечение проводится незамедлительно с применением дефибриллятора для восстановления физиологического сердечного ритма[10].
Клинические проявления болезни возникают внезапно без чёткой связи с внешними провоцирующими факторами. Пациенты ощущают резкую сжимающую боль в груди, которая сопровождается одышкой, тошнотой, сильной тревогой и страхом смерти. У больных с хроническими патологиями сердца приступу ФЖ предшествует ухудшение симптомов основной болезни: усиление одышки, покалывание и боли в предсердечной области, головокружение. Через 15-20 секунд после начала фибрилляции желудочков больной теряет сознание вследствие резкого нарушения центральной гемодинамики. Спустя ещё 20-30 секунд у него начинаются генерализованные судороги, которые проявляются тоническим напряжением мышц. Одновременно с судорожным синдромом наблюдается расширение зрачков, диффузный цианоз кожи, урежение и остановка дыхания. При пальпации сонных и периферических артерий пульс не определяется. Большинство эпизодов фибрилляции желудочков возникают у пациентов с органическими заболеваниями сердечно-сосудистой системы. Основной причиной выступает инфаркт миокарда, который у 3-12 % больных сопровождается жизнеугрожающими аритмиями. Риск развития ФЖ возрастает при полной коронарной окклюзии, повреждении передней стенки левого желудочка, предшествующей фибрилляции предсердий. Другие распространенные причины аритмии: аритмогенные болезни сердца, генетические каналопатии, метаболические нарушения и осложнения фармакотерапии[10].
При фибрилляции желудочков сердце не способно эффективно сокращаться и перекачивать кровь по сосудам. У больного в течение нескольких минут развивается острая сердечная недостаточность и клиническая смерть, которая при отсутствии медицинской помощи завершается биологической смертью. При длительном приступе аритмии, который завершился восстановлением ритма, возникает аноксическая энцефалопатия. Она проявляется нарушениями сознания, судорожным синдромом. К отдаленным последствиям перенесенной ФЖ относят тромбоэмболические осложнения, аспирационные и застойные пневмонии. При интенсивном непрямом массаже сердца есть риск трещины или перелома рёбер. В постреанимационном периоде возможны разнообразные аритмии, которые спровоцированы обратимой ишемией миокарда или основным заболеванием, вызвавшим приступ фибрилляции желудочков. При диагностике, поскольку патология носит жизнеугрожающий характер, на первом этапе проводят реанимационные мероприятия, а расширенную диагностику выполняют после стабилизации состояния больного. Чтобы определить ФЖ и выявить вероятные причины её развития, назначаются электрокардиография, эхокардиография, дополнительные методы визуализации и лабораторные анализы[10].
Фибрилляцию необходимо отличать от трепетания желудочков, при котором число импульсов не превышает 200—300 ударов за минуту, а все волны имеют одинаковую амплитуду и конфигурацию. Дифференциальную диагностику проводят с другими кардиоваскулярными патологиями: полной блокадой сердца, асистолией, массивной тромбоэмболией лёгочной артерии, тампонадой сердца. При нетипичной клинической картине следует исключить гиповолемический шок, отравление ядами или лекарствами[10].
Лечение
Принципы лечения синусовой тахикардии определяются, в первую очередь, причинами её возникновения. Необходимо устранить факторы, способствующие повышению частоты сердечных сокращений: исключить кофеиносодержащие напитки, никотин, алкоголь, острую пищу, шоколад; оградить себя от психоэмоциональных и физических перегрузок. При физиологической синусовой тахикардии лечения не требуется. Лечение патологической тахикардии должно быть направлено на устранение основного заболевания. При экстракардиальных синусовых тахикардиях неврогенного характера пациенту необходима консультация невролога. В лечении используют психотерапию и седативные средства, в том числе люминал, транквилизаторы и нейролептики. В случае рефлекторной тахикардии (при [[Гиповолемия |гиповолемии]]) и компенсаторной тахикардии (при анемии, гипертиреозе) необходимо устранение вызвавших их причин. Иначе терапия, направленная на снижение частоты сердечных сокращений, может привести к резкому понижению артериального давления и усугубить нарушения гемодинамики[11].
При синусовой тахикардии, обусловленной тиреотоксикозом, в дополнение к назначенным эндокринологом тиреостатическим препаратам применяют β-адреноблокаторы. Предпочтение отдается β-блокаторам группы оксипренолола и пиндолола. При наличии противопоказаний к β-адероноблокаторам используют альтернативные лекарственные препараты, в том числе антагонисты кальция негидропиридинового ряда (верапамил, дилтиазем).
При синусовой тахикардии, обусловленной сердечной недостаточностью, в сочетании с β-адреноблокаторами назначаются сердечные гликозиды (дигоксин). Целевая частота сердечных сокращений должна подбираться индивидуально, в зависимости от состояния пациента и его основного заболевания. Целевая частота сердечных сокращений покоя при стенокардии обычно равна 55-60 ударов в минуту; при нейроциркуляторной дистонии — 60-90 ударов в минуту, в зависимости от субъективной переносимости. При параксизмальной тахикардии повышения тонуса блуждающего нерва можно достичь специальным массажем — надавливанием на глазные яблоки. При отсутствии эффекта вводят внутривенно антиаритмические препараты (верапамил, амиодарон). Пациентам с желудочковой тахикардией требуется неотложная помощь, экстренная госпитализация и проведение противорецидивной антиаритмической терапии. При неадекватной синусовой тахикардии, при неэффективности β-адреноблокаторов и в случае значительного ухудшения состояния больного, применяют трансвенозную радиочастотную абляцию сердца итогом которой становится восстановление нормального сердечного ритма путем прижигания пораженного участка сердца. При отсутствии эффекта или угрозе жизни пациента проводят хирургическую операцию имплантации электрокардиостимулятора[11].
Примечания
- ↑ Клиническая аритмология / Под ред. проф. А. В. Ардашева. — М.: Медпрактика-М, 2009. — 1220 с. — ISBN 978-5-98803-198-7.
- ↑ Тахикардия. www.smclinic-spb.ru (8 августа 2018). Дата обращения: 13 августа 2025.
- ↑ 3,0 3,1 Тахикардия: патофизиология, причины и современные методы медицинского обследования. premium-clinic.ru (8 августа 2018). Дата обращения: 13 августа 2025.
- ↑ Синусовая тахикардия (8 августа 2018). Дата обращения: 13 августа 2025.
- ↑ Mayuga K. A. et al. Sinus tachycardia: a multidisciplinary expert focused review // Circulation: Arrhythmia and Electrophysiology. — 2022. — Т. 15. — №. 9.
- ↑ Внутренние болезни. Сердечно-сосудистая система = Сердечно-сосудистая система / Г. Е. Ройтберг, А. В. Струтынский. — 3-е изд. — Москва : МЕДпресс-информ, 2013. — 895 с. — ISBN 978-5-98322-936-5
- ↑ Тахикардия. Дата обращения: 13 августа 2025.
- ↑ 8,0 8,1 Пароксизмальная наджелудочковая тахикардия. fnkc-fmba.ru. Дата обращения: 13 августа 2025.
- ↑ Пароксизмальная тахикардия. gemotest.ru. Дата обращения: 13 августа 2025.
- ↑ 10,0 10,1 10,2 10,3 Фибрилляция желудочков. www.krasotaimedicina.ru. Дата обращения: 13 августа 2025.
- ↑ 11,0 11,1 Тахикардия. www.krasotaimedicina.ru. Дата обращения: 13 августа 2025.
Литература
- Тахикардия // Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.
- Тахикардия / Соколов E. И., Харьков С. А. // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б. В. Петровский. — 3-е изд. — М. : Советская энциклопедия, 1985. — Т. 24 : Сосудистый шов — Тениоз. — 544 с. : ил.
- Пароксизмальная тахикардия / Сумароков А. В., Богословский В. А. // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б. В. Петровский. — 3-е изд. — М. : Советская энциклопедия, 1982. — Т. 18 : Остеопатия — Переломы. — 528 с. : ил.
- Фибрилляция желудочков сердца / Семёнов В. H. // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б. В. Петровский. — 3-е изд. — М. : Советская энциклопедия, 1985. — Т. 26 : Углекислые воды. — 560 с. : ил.