Плоскостопие
| Плоскостопие | |
|---|---|
 | |
| МКБ-10 | M21.4, Q66.5 |
| МКБ-9 | 734 |
| DiseasesDB | 4852 |
| MedlinePlus | 001262 |
| eMedicine | orthoped/540 |
| MeSH | D005413 |
Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов. Различается поперечное и продольное плоскостопие, возможно сочетание обеих этих форм.
Основные понятия
Стопа человека представляет собой уникальную механическую конструкцию, функционирование которой должно обеспечивать хорошую переносимость статической и динамической нагрузки под весом собственного тела в течение длительного времени. Обеспечение рессорной функции стопы обеспечивается анатомическим строением, наличием продольного и поперечного свода стопы, образованных костями предлюсны (совокупность небольших костей стопы, заключённых между костями голени (больше- и малоберцовой) проксимально и костями плюсны — дистально. Сустав, образующийся между костями голени и предплюсной (точнее — её таранной костью) называется голеностопным) и плюсны (средний отдел стопы у позвоночных, расположенный между предплюсной и пальцами. Как правило, состоит из трубчатых костей, числом равных числу пальцев). В норме при динамической нагрузке (ходьба, бег) происходит перекат через стопу, при котором максимальное давление приходится последовательно на пятку, наружный край стопы и головки первой и пятой плюсневых костей. В норме участки гиперкератоза кожи определяются только в этих зонах. Медиальный край подошвы, по которому проходят сухожилия сгибателей пальцев и супинаторов стопы, непосредственно с опорой не соприкасается[1].
Плоскостопие представляет собой широко распространенную среди населения, особенно женского пола. Однако в значительном числе случаев в течение длительного времени оно может носить компенсированный характер, в том числе за счёт дополнительной нагрузки на мышцы, супинирующие стопу, и собственно мышцы стопы и не проявляется клинически. Причиной появления симптомов является исчерпание компенсаторных возможностей или увеличение абсолютной нагрузки при увеличение массы тела и изменение двигательного режима. Признаками декомпенсированного плоскостопия могут быть как неспецифические симптомы: разлитая боль по всей стопе, быстрая её утомляемость, тяжесть в стопах после нагрузки, так и поражения отдельных периартикулярных структур области стопы, возникающие как осложнения продольного, поперечного или комбинированного плоскостопия[1]. Плоскостопие появляется при деформации стопы при уменьшение высоты её сводов (уплощении). Различают поперечное и продольное плоскостопие в зависимости от уплощения поперечного или продольного свода. Так же возможно сочетание обеих форм плоскостопия. При поперечном плоскостопии уплощается поперечный свод стопы, её передний отдел опирается на головки всех пяти плюсневых костей, длина стоп уменьшается за счёт веерообразного расхождения плюсневых костей, отклонения первого пальца наружу и молоткообразной деформации среднего пальца. При продольном плоскостопии уплощён продольный свод, и стопа соприкасается с полом почти всей площадью подошвы, длина стоп увеличивается. Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно, нагрузка на стопы, тем более выражено продольное плоскостопие. Продольное плоскостопие встречается чаще всего в возрасте от шестнадцати до двадцати пяти лет, поперечное от тридцати до пятидесяти лет[2][3].
Часто плоскостопие сочетается с другими деформациями стоп. Плоскостопие может быть врождённым, приобретённым и статистическим. Причиной врождённого плоскостопия, которое составляет пять процентов всех случаев, являются пороки развития структурных элементов стопы, в том числе связок, мышц и их сухожилий). Это плоскостопие раньше пяти — шести летнего возраста установить сложно, так как у всех детей моложе этого возраста определяются все элементы плоской стопы. Однако приблизительно в трёх процентов всех случаев плоскостопия плоская стопа бывает врождённой. Приобретённое плоскостопие формируется вследствие нарушения фосфорно-кальциевого обмена, в том числе при рахите; парезов и параличей мышц ног, в том числе после перенесённого полиомиелита; травм, переломов костей голени и их неправильного сращения; генетической предрасположенности; хронической перегрузки стоп при избыточной массе тела и других неблагоприятных воздействиях. Статическое плоскостопие, встречающееся у восьмидесяти процентах пациентов, возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. Причины развития статического плоскостопия могут быть, в том числе увеличение массы тела, работа в стоячем положении, уменьшение силы мышц при физиологическом старении, сидячий образ жизни при отсутствии физических занятий[2][3].
Симптомы
К ранним симптомам продольного плоскостопия относятся повышенная утомляемость ног, периодические боли в продольных сводах стоп и мышцах голеней, возникающие при ходьбе и в конце дня. С увеличением степени плоскостопия боли усиливаются, становятся постоянными, походка утрачивает плавность, эластичность. При резко выраженном плоскостопии продольные своды не определяются, стопы приобретают вальгусное или направленное кнаружи положение, движения в их суставах становятся ограниченными[2][3]. Для поперечного плоскостопия характерна распластанность передних отделов стоп за счёт расхождения костей плюсны, в связи с чем возникают боли и омозолелость на подошвах под головками средних плюсневых костей, костно-хрящевые разрастания по медиальному краю головки первой плюсневой кости, отклонение первого пальца наружу (Hallux valgus) и молоткообразная деформация других пальцев[2][3].
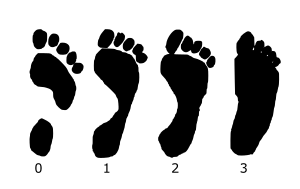
Степень деформации стопы определяет соответствующие степени плоскостопия, всего их три:
- Первая степень плоскостопия характеризуется отсутствием видимой деформации, что обуславливается пока ещё слабой выраженностью сопутствующих изменений. При первой степени плоскостопия появляется быстрая утомляемость ног. Болезненность не явная, пациент может ощущать дискомфортные ощущения при надевании обуви. Иногда возможна отечность в утренние часы.
- Вторая степень плоскостопия характеризуется умеренной выраженностью плоскостопия. Свод стопы на данном этапе прогрессирования заболевания исчезает, симптоматика усиливается. Так, боль становится более сильной, проявляется значительно чаще, помимо этого отмечается её распространение к области лодыжек, а также к голени. Плавность походки на данном этапе проявления заболевания утрачивается, мышцы стопы утрачивают свойственную им эластичность.
- Третья степень плоскостопия проявляется в ещё более выраженной форме, чему сопутствует также и усиление деформации. Отечность и боль в стопах становятся постоянными спутниками общего состояния пациентов, помимо этого появляется очень сильная головная боль. Из болевых ощущений также присутствует боль в области поясницы. Отмечается снижение трудоспособности, затруднения возникают даже при необходимости преодоления незначительных расстояний. Третья степень плоскостопия данной формы лишает человека возможности с ней ходить, будучи обутым в обычную обувь ввиду крайней степени выраженности процессов деформации[4]..
Внешние признаки плоскостопия зависят от степени выраженности, и как правило, заметны при второй и третей степени, проявляются в неравномерно стёртой обуви, внутренняя часть подошвы и каблук стерты сильнее; Увеличением стопы в размере, особенно по ширине, часто возникает необходимость приобретать обувь на размер больше; Изменением походки: тяжелая, неестественная походка, появляется косолапее, нарушается осанка. Наблюдается деформированные стопы: плоская стопа, искривленные, непропорциональной длины пальцы ног, «косточка» на большом пальце, деформация коленных суставов, непропорциональное развитие мышц ног и голени[4].
Диагностика
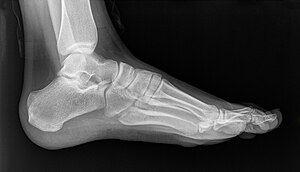
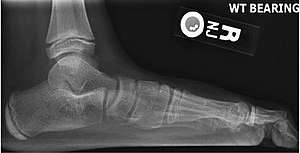
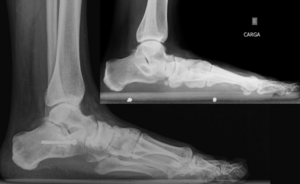
Для диагностики плоскостопия используют данные рентгенографии с рентгенометрией и плантографии при отпечатке подошвы стопы. По выраженности проявлений выделяют три степени продольного и четыре степени поперечного плоскостопия; продольное плоскостопие может сочетаться с любой степенью поперечного плоскостопия. Предварительный диагноз «плоскостопие» может быть выставлен ортопедом на основании физикального осмотра или анализа изображений, полученных при помощи подоскопа или плантографа. Определяются правильность расположения анатомических ориентиров стопы и голеностопного сустава, объём движений и углы отклонения стопы, реакция сводов и мышц на нагрузку, особенности походки, особенности износа обуви[4][2][3].
Другим методом диагностики продольного плоскостопия является измерение расстояния между бугристостью ладьевидной кости (костный выступ, находящийся ниже и спереди от медиальной лодыжки) и поверхностью опоры. Измерение проводят обычной сантиметровой линейкой в положении осматриваемого лица стоя. У взрослых мужчин это расстояние должно быть не менее четырёх сантиметров, у взрослых женщин не менее трёх сантиметров. Если соответствующие цифры ниже указанных границ, констатируется понижение продольного свода. Диагностика плоскостопия включает также анализ внешнего вида обуви пациента — при продольном плоскостопии происходит снашивание внутреннего края каблука и подошвы. Типичным проявлением симптоматического продольного плоскостопия является боль, зависящая от нагрузки, с возможной локализацией в средней части или во всей стопе. Продольное плоскостопие отрицательно влияет на всю биомеханику нижних конечностей, приводя к перегрузке медиальной группы мышц бедра, стабилизирующих голень, что проявляется энтезопатией «гусиной лапки» и в ряде случаев симптомами, сходными с клиническими проявлениями остеоартроза коленного сустава. Причиной типичных для продольного плоскостопия, но односторонних изменений, чаще всего является разница в длине ног (симптомы возникают на стороне более длинной ноги). Поперечное плоскостопие проявляется характерным внешним видом, а именно исчезновением поперечного свода и некоторыми другими объективными признаками[4][1].
Так же как и продольное плоскостопие, поперечное плоскостопие может длительно быть бессимптомным. Однако со временем возникают характерные изменения внешнего вида поперечного свода в дистальной части стопы, где свод исчезает, вместо него формируется «валик», жалобы на боли в области головок плюсневых костей при нагрузке, обычно сопровождающиеся появлением в этих зонах участков гиперкератоза. Последние хорошо определяются при пальпации этой области. Вторым типичным проявлением поперечного плоскостопия является изменение формы пальцев стоп, известное как «молоткообразная деформация». Причиной этого является ретракция сухожилий сгибателей пальцев в результате их хронической травматизации. Возникают сначала нефиксированные, а затем стойкие сгибательные контрактуры в проксимальных и дистальных межфаланговых суставах, разгибательные контрактуры в плюснефаланговых суставах. В начальных стадиях эти деформации малозаметны, в выраженном виде они вызывают серьёзные проблемы, связанные с травматизацией наиболее выступающей части пальцев обувью. Одной из частых деформаций, сопутствующих поперечному плоскостопию, является Нallux valgus, который обычно формируется вследствие варусного отклонения первой плюсневой кости и вальгусной деформации в первом плюснефаланговом суставе. При этом угол между осью первого пальца и первой плюсневой костью превышает пятнадцать градусов. Хотя причины данной деформация могут быть различными, наиболее часто её прогрессирующий вариант наблюдается у лиц с декомпенсированным поперечным или комбинированным плоскостопием[4][1].
Лечение и профилактика
Лечение плоскостопии обычно консервативное; направлено на устранение боли, укрепление мышечно-связочного аппарата, восстановление функции стоп; включает лечебную гимнастику, массаж, водолечебные и другие физиотерапевтические процедуры, применение ортопедических стелек (супинаторов) и обуви. При неэффективности консервативного лечения и прогрессировании деформации стопы показана хирургическая операция. При врождённом плоскостопии с первых дней жизни ребёнка накладывают этапные гипсовые повязки; затем проводят редрессацию — исправление деформации путём растяжения и сжатия тканей стоп, применяют лечебную гимнастику, массаж, ортопедическую обувь. С целью правильного формирования сводов стоп и профилактики плоскостопия в детском возрасте рекомендованы специальные упражнения, в том числе ходьба босиком по неровной почве и по песку, динамические осмотры, рациональная обувь и общеукрепляющий режим[4][2].
Лечебные меры, применяемые к взрослому человеку, могут лишь улучшить его состояние. В то время как у детей полное выздоровление реально, поскольку стопы ребёнка только начинают формироваться полностью. Консервативное лечение взрослых заключается в применение медикаментов в комбинации физиотерапевтическими процедурами и лечебной гимнастикой. Такая физкультура выбирается конкретно под больного, врач-ортопед обязательно учитывает возраст, степень болезни и её форму. Отлично помогает массаж и гидромассаж стоп. Ортопедические стельки при заболевании восстанавливают требуемый подъём сводов стопы, корректируют нормальное положение стопы, обеспечивают комфорт при ходьбе[4].
Литература
- Плоскостопие // Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.
- Плоскостопие // Большая медицинская энциклопедия / гл. ред. Б. В. Петровский. — 3-е изд. — М.: Советская энциклопедия, 1982. — Т. Т. 19: Перельман — Пневмопатия. — 536 с.
Примечания
- ↑ 1,0 1,1 1,2 1,3 А.Г. Беленький. Плоскостопие: проявления и диагностика. Consilium Medicum. Дата обращения: 15 августа 2025.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 Плоскостопие // Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.
- ↑ 3,0 3,1 3,2 3,3 3,4 Плоскостопие // Большая медицинская энциклопедия / гл. ред. Б. В. Петровский. — 3-е изд. — М.: Советская энциклопедия, 1982. — Т. Т. 19: Перельман — Пневмопатия. — 536 с.
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 Плоскостопие. cgon.rospotrebnadzor.ru. Дата обращения: 15 августа 2025.
Ссылки
- А.Г. Беленький. Плоскостопие: проявления и диагностика. Consilium Medicum. Дата обращения: 15 августа 2025.